Здравствуйте, мои хорошие! У нас в деревне этим летом прямо эпидемия пошла на люмбалгию поясничного отдела. Все мази обезболивающие в аптеке раскупили, а новые когда завезут , не известно.
Вот и ходит ко мне народ за растирками да припарками. Утром одна соседка приходила для мужа брать, вечером другая своему деду спасение у меня искала.
Помогаю, чем могу. У природы ведь кладовая всегда открыта. Да и бабка мне строго-настрого перед тем, как помереть, приказывала людям просящим никогда не отказывать.
Что такое люмбалгия?
Люмбалгия, или спондилогенная люмбалгия – собирательный термин, обозначающий локальную болезненность в поясничной области. Среди всех болей в спине, болевой синдром, развивающийся в поясничной области, занимает первые позиции. У 20% всего взрослого населения земного шара периодически развивается люмбалгия.
Развитие люмбалгии может быть связано с вертеброгенными факторами, то есть заболеваниями позвоночника, и невертеброгенными причинами.
Вертеброгенная люмбалгия развивается в результате:
- Грыжи пояснично-крестцового отдела позвоночника,
- Стеноза позвоночного канала,
- Спондилолистеза,
- Нестабильности поясничного отдела позвоночника,
- После хирургических вмешательств данной области,
- При развитии возрастных дегенеративных изменений,
- При наличии опухоли позвоночника,
- Инфекционного поражения позвоночного столба,
- Травмы поясницы.
Невертеброгенная люмбалгия поясничного отдела связана с заболеваниями внутренних органов. Болевой синдром в поясничной области может быть связан с гинекологическими заболеваниями, болезнями почек, урологическими проблемами.
Интересен тот факт, что острая люмбалгия имеет прямую взаимосвязь между уровнем социального положения, образования, временем работы и образом жизни пациентов.
Многие пациенты путают два термина: люмбалгия, или люмбаго, и люмбоишиалгия. В первом случае возникает резкая, точечная болезненность, которую чаще всего провоцирует какой-то фактор: кашель, чихание, поднятие тяжестей. Если же боль начинает иррадиировать, то говорят о люмбоишиалгии.
Люмбалгия поясничного отдела позвоночника может быть острой и хронической. Если острая боль может длиться всего одну секунду и пациент отмечает четкую взаимосвязь с провоцирующим фактором. То хроническая боль бывает не интенсивной, ноющей, провоцирует развитие длительная физическая нагрузка, после перенесенного инфекционного заболевания.
Объективно при люмбалгии можно выявить сплощение физиологического поясничного лордоза, а также болезненность при пальпации паравертебральных точек. Симптомы натяжения выражены слабо.
Для поясничной люмбалгии характерно развитие двух основных синдромов:
- Синдром Левингстона, при котором формируется контрактура в области треугольника многораздельной мышцы, появляется ощущение стянутости и тупая боль,
- Синдром Соля-Вильямса, при котором развиваются те же изменения, но дополнительно присоединяется невозможность сделать глубокий вдох, так как резко усиливается боль в данной области.
Болевой синдром «люмбалгия» возникает вследствие нарушения функциональности позвоночника и не является самостоятельным заболеванием. Чаще всего люмбалгия не имеет отношения к развитию серьёзных патологий и носит временный характер, проявляясь болевыми ноющими ощущениями, которые отдают в заднюю поверхность бедра и становятся сильнее при совершении физических усилий.
Со временем болевая симптоматика уходит, однако может возникнуть снова в любой момент. Для того, чтобы избавиться от неё, необходимо устранить причину, которая вызывает её.
Причины

Причины люмбалгии можно разделить на две большие группы: боли в пояснице, которые связаны с позвоночником (вертеброгенные), боли в пояснице, связанные с другими причинами.
Вертеброгенные люмбалгии
Вертеброгенными факторами люмбалгии считаются боли, которые вызываются:
- остеохондрозом позвоночника,
- сколиозом позвоночника,
- дистрофическими изменениями позвонков, межпозвонковых дисков,
- дегенеративными изменениями в связках и мышцах,
- артрозом межпозвоночных сочленений,
- грыжами и протрузиями межпозвоночных дисков,
- мышечно-фасциальным синдромом,
- нестабильностью позвоночно-двигательного сегмента,
- стенозом позвоночного канала.
В результате происходит сдавление корешков нервов с формированием симптомов.
Провоцируются вертеброгенная люмбалгия в пояснице чрезмерными физическими нагрузками, подъемом тяжестей, резкими неловкими движениями, длительными статические нагрузками, переохлаждениями поясницы и всего организма.
Причиной люмбалгии появления может стать:
- чрезмерная, непривычная для организма нагрузка при поднятии тяжестей,
- резкие, так называемые неподготовленные, движения на «холодные» непрогретые мышцы и суставы,
- переохлаждение,
- курение как фоновый фактор,
- психо-эмоциональные перенапряжения — стрессы.
Люмбалгия — боль в поясничном отделе позвоночника, как правило, появляется на фоне уже имеющегося остехондроза. Из-за дистрофических процессов позвоночника, и особенно межпозвонковых дисков, которые характерны для этого заболевания, расстояние между телами позвонков уменьшаются, в результате возникают спазм мышц и люмбалгия.
Невертеброгенные люмбалгии
Они обычно связаны с остеопорозом, который вызывает хрупкость костей, с травмами спины, с заболеваниями почек, половых органов у женщин и мужчин, с болезнями кишечника и сосудов, с онкологией, с воспалительными, инфекционными болезнями (опоясывающий герпес, миозит).
Еще одной причиной может считаться нехватка магния в организме, которая приводит к мышечным спазмам. Если проблема только в этом, то достаточно приобрести продукты, в которых он содержится.
Вызвать люмбалгию могут и вирусные или инфекционные заболевания. Даже обычный герпес, которому мало кто придает значение. Оказать пагубное действие на поясницу могут травмы и появление опухолей в брюшной полости. Именно они способны нанести непоправимый вред.
Узкий позвоночный канал, грыжа, заболевания почек и мочевыделительной системы, смещение позвонков так же ведут к люмбалгии. Опасность кроется в том, что первый сигнал может пройти незамеченным.
По длительности течения и особенностям выделяют:
- острую и интенсивную боль (прострел или люмбаго),
- длительные боли в области крестца и поясницы – люмбалгии,
- боли в пояснице с иррадиацией в ногу – люмбоишиалгии.
Симптомы
Классическая клиническая картина люмбалгии дает локальную, острую или ноющую боль, при которой наблюдается ограничение подвижности в поясничном отделе позвоночника. Если хроническая люмбалгия вызвана грыжей или спондилоартрозом, то отмечаются чувствительные нарушения в зоне иннервации пораженного межпозвоночного диска.
Боль в поясничном отделе позвоночника может быть разлитой или локализоваться с одной стороны или даже в одной точке. Длительность болевого синдрома от нескольких минут до хронических (постоянных) форм. Симптомы люмбалгии — боли в поясничном отделе позвоночника включают в себя и появление мышечных уплотнений в поясничной области. Надавливание на них очень болезненно.
Особенно сильно симптоматика люмбалгии проявляется на четвёртый ― пятый день после начала приступа, а потом начинает постепенно ослабевать. Во время приступа больному сложно нагибаться и разгибаться, долго стоять, ему постоянно хочется присесть или прилечь.
В случае, если болевые ощущения в пояснице длятся более шести недель, прогрессивно усиливаются, или сопровождаются повышенной температурой тела, резкой утратой веса и травмой, немедленно обращайтесь за медицинской помощью чтобы не пропустить онкологическое заболевание.
В большинстве случаев поясничная люмбалгия является неспецифической, однако в 1–3% случаев может свидетельствовать о развитии гнойного эпидурита, спондилита, дисцита.
Чтобы не пугаться первых признаков, ведь речь может идти о разных заболеваниях, стоит обратить внимание на несколько моментов, которые подскажут, что делать дальше:
- Боль с одной стороны поясницы. Совсем не обязательно, что «выстрел» проявит себя в полной мере. Достаточно произойти хотя бы с одной стороны, и можно вполне подозревать люмбалгию.
- Наклоны. Не обязательно, что неприятные ощущения возникнут в определенном положении тела. Но если стоило только хотя бы немного наклониться, и в то же мгновение все тело напряглось от сковавших его ощущений, то тут сомнений быть не может.
- Лежачее положение. Боль способна носить разный характер. В том числе и вынуждая больного устроиться на постели на боку. В большинстве случаев это здоровая половина тела. Но бывают и отступления от правил.
- Рука-помощница. Классическая картина: наклон, попытка подняться, дискомфорт. И вот уже пальцы ложатся на поясницу, словно помогая распрямиться. Часто такое поведение бывает неосознанное, мы ведь всегда стремимся дотянуться до источника боли. А когда рука касается, то, кажется, что становится легче.
- Время. Когда все происходит в первый раз, часто думается, что это просто так, пройдет. Вот сейчас немного полежим, и все будет в порядке.
Люмбалгия не проявляется в первый же момент. Сначала пройдет несколько дней, а вот уже потом начинается осознание: лежать, когда мышцы расслаблены, гораздо приятней, боль становится тише.
Болевой синдром часто выражен настолько, что пациенту сложно ходить и совершать ранее привычные бытовые действия: умываться, стоять у плиты, занимаясь приготовлением пищи, гладить одежду утюгом.
Больной постоянно испытывает усталость в пояснице и поэтому стремится к частой перемене положения: то обопрется о стол вытянутыми руками, то подвинется на край сидения, то прижмется к спинке стула всей спиной.
Наклониться вперед человеку сложно, а с прогрессированием заболевания объем движений все уменьшается, а боль становится постоянной, интенсивной, усиливающейся при резких движениях, кашле, чихании, смехе.
При остутствии лечения патологический процесс прогрессирует: боль распространяется на область крестца, в ягодицу и нижнюю конечность. Возможно рефлекторное нарушение функций внутренних органов.
В пораженной области больной, его окружающие или врач обнаруживают не менее болезненные уплотнения мышц, пальпация которых вызывает интенсивную локальную боль и боль отраженную, в отдаленной от места повреждения точке. Пациент даже вздрагивает от боли. Это так называемый симптом мышечного напряжения. Он позволяет отличить люмбалгию от других заболеваний позвоночника с аналогичными клиническими проявлениями.
У ряда больных определяется положительный симптом Ласега. Это один из симптомов натяжения, проявляющийся усилением боли в области поясницы и по ходу седалищного нерва, если врач поднимает выпрямленную ногу лежащего на спине больного. При сгибании ноги в коленном суставе пациент испытывает облегчение, так как боль исчезает.
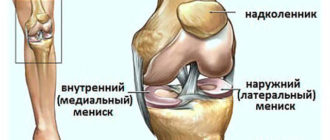
Если причиной люмбалгии стала грыжа межпозвоночного диска, помимо боли в пояснице больной может предъявлять жалобы на чувство холода в ногах, онемения их, а врач обнаружит вялость сухожильных рефлексов на нижних конечностях, а также двигательные нарушения.
Диагностируя люмбалгию, необходимо убедиться, что данный симптом не является признаком серьезного заболевания позвоночника или спинного мозга. Таким образом, люмбалгия симптомы и лечение будут взаимосвязаны, так как от интенсивности, длительности клиники будет меняться и актуальность назначаемой терапии.
Диагностика
Диагностика люмбалгии не затруднена, поскольку её клинические проявления таковы, что позволяют легко отличить её от других заболеваний. Куда сложнее определить причину, которая вызвала этот синдром. Для того, чтобы получить желаемые данные, необходимо:
- провести соматическое обследование, позволяющее исключить невертеброгенные причины,
- сдать лабораторные анализы,
- пройти ультразвуковое исследование органов брюшной полости,
- пройти осмотр у гинеколога и уролога,
- пройти рентгенографию позвоночника в двух проекциях: прямо и сбоку,
- пройти КТ или МРТ, которые являются наиболее высокоинформативными диагностическими методами при люмбалгии.
На рентгенограмме обнаружатся грубые изменения структуры позвоночника: наличие травматических повреждений, сужения межпозвонковых щелей и костных разрастаний вокруг них, остеопороза.
Более информативной, чем рентгенография, является компьютерная томография. Это исследование позволяет получить четкое послойное изображение позвоночника и окружающих его тканей и выявить такие заболевания, как стеноз (сужение) позвоночного канала, грыжи диска, а также новообразования.
Наиболее информативным методом диагностики этой группы заболеваний является магнитно-резонансная томография, или МРТ. Она позволяет достоверно диагностировать изменения в позвоночнике и окружающих его органах: мышцах, сосудах и нервах.
Также могут быть использованы такие методы диагностики, как электромиография (ЭМГ) и электронейромиография (ЭНМГ). С их помощью несложно обнаружить нарушения передачи нервного импульса по мышцам и нервным волокнам.
С целью обнаружения новообразований и очага инфекции больному может быть назначена сцинтиграфия. Этот метод исследования основан на различном поглощении введенного в организм радиактивного вещества здоровой и патологически измененной тканями.
Если имеется подозрение на компрессию (защемление) нервного корешка, подтвердить или опровергнуть его поможет термография. При помощи специальных инфракрасных датчиков измеряют температуру двух сторон тела: до предполагаемого места повреждения и ниже его.
С целью дифференциальной диагностики люмбалгии и заболеваний органов брюшной полости может быть использовано ультразвуковое исследование (УЗИ). Если необходимо обнаружить повреждение какой-либо мышцы, связки или сухожилия, исследуют этим методом непосредственно их.
Чтобы определить наличие воспалительного процесса в организме инфекционной или неинфекционной природы, способного стать причиной люмбалгии, проводят лабораторные исследования, в частности общий анализ крови, мочи, ревмопробы и другие.
Сканирование костей может понадобиться в том случае, если врачу необходимо убедиться, что боль в пояснице не является результатом какой-то редкой проблемы, например, рака или инфекции.
Денситометрия (исследование плотности костей). Если у пациента есть подозрение на остеопороз, врач может направить его на денситометрию. Остеопороз ослабляет кость, в результате чего она становится более склонна к переломам. Сам по себе остеопороз не вызывает боли в пояснице, но компрессионный перелом вследствие остеопороза может вызвать болевой синдром.
Первая помощь при приступе
При необходимости лечения приступа люмбаго в домашних условиях необходимо предпринять ряд мер:
- Принять лежачую позу. Для того, чтобы снять боль, следует лечь на твердую поверхность, например, на пол, предварительно постелив на него одеяло, чтобы не было слишком жестко или холодно. Для расслабления мышц спины, ноги следует уложить на низкий стул, скамеечку, либо на свернутый из подушек валик таким образом, чтобы бедра были перпендикулярно полу.
- Вызвать врача.
- Выпить препарат, не относящийся к гормональным, например, Диклофенак. Медикаментозное лечение люмбаго в домашних условиях возможно лишь по назначению врача.
- Выпить болеутоляющее, такое, как Нурофен или Найз, но только в том случае, если боль очень сильная, и ее нет возможности терпеть.
- Мазь, которую можно применять при остром приступе люмбаго, аккуратно втирают в поясницу. В число наружных препаратов, которые можно использовать при лечении симптомов люмбаго в домашних условиях, входят Фастум Гель, Кетопрофен, Вольтарен.
- До приезда врача, либо до ослабления боли следует находиться в покое и по возможности не двигаться.
- Тепло – это то, чем принято лечить люмбаго поясничного отдела в быту. Как правило, пациент стремится как можно теплее закутать поясницу. В данном случае универсального рецепта нет. Врачи рекомендуют обеспечить себе наиболее комфортное состояние области спины, что не всегда связано с воздействия тепла. Общее мнение специалистов таково, что при симптомах люмбаго лечение скорее состоит в том, чтобы избегать переохлаждения.
Когда острая фаза заболевания будет позади, а врач пропишет медикаментозное лечение данного конкретного случая люмбаго с учетом его симптомов, необходимо будет соблюдать следующий режим для того, чтобы избежать возникновения новых приступов:
- Отказ от пищи, задерживающей жидкость в тканях, а именно, острого, соленого, сладкого, алкоголя и кофе.
- Взять себе за правило выполнять простые упражнения для укрепления мышц спины, диафрагмы и брюшного пресса. Разумеется, данные упражнения выполняются после лечения ишиалгии, проявляющейся при люмбаго, полного устранения болевого синдрома и возвращения подвижности позвоночника.
- Для того, чтобы избавиться от заболевания, необходимо знать то, как лечить люмбаго в домашних условиях с применением медикаментозных средств.
Лечение люмбалгии
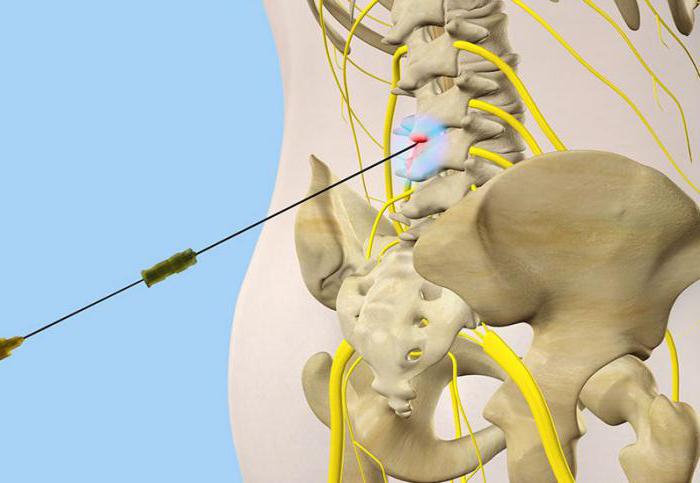
Лечение проблем с позвоночником, в целом, подразделяется на две категории: консервативное лечение и хирургическое вмешательство.
В консервативном лечении широко применяются следующие методы:
- Физиотерапия. Может включать прикладывание льда и/или грелки, массаж, лечебную гимнастику, ультразвуковую и электрическую стимуляцию,
- Тракционная терапия (вытяжение позвоночника) без применения грузов и ремней. Тракционная терапия подразумевает щадящее и физиологичное вытяжение позвоночника с целью увеличения расстояния между позвонками для восстановления питания, и как следствия, состояния межпозвонковых дисков. Такая терапия эффективна, в первую очередь, при межпозвонковой грыже и дегенеративных изменениях межпозвонковых дисков и является хорошим способом предупреждения возникновения подобных проблем. Кроме того, тракционная терапия способствует улучшению осанки,
- Медицинские корсеты. Корсеты не рекомендуется носить при боли, причиной которой является остеохондроз и его осложнения. Но корсеты необходимы при острой травме спины.
- Упражнения для гибкости позвоночника.
- Лечение медикаментозными препаратами: нестероидными противовоспалительными препаратами (НПВП), миорелаксантами, стероидными инъекциями в болезненную область, в самых сложных случаях , наркотическими препаратами. Применяется при острой травме спины. При остеохондрозе позвоночника помогают мало. Длительное применение вызывает заболевания ЖКТ.
Методика Дикуля

В последние годы небывалую популярность приобрел метод лечения люмбалгии по методике Дикуля. Согласно проведенным исследованиям, организм имеет свойство самовосстанавливаться, это касается и травм позвоночника.
В.И. Дикуль разработал специальную схему нагрузок с применением тренажеров и лечебных упражнений, которые при правильном подходе способны вернуть подвижность пораженным участкам. Кроме физических нагрузок, используются метод мануальной терапии, иглорефлексотерапия и питьевой режим, который предусматривает употребление до литра минеральной воды в сутки.
На первом этапе осуществляется подготовка организма к физическим нагрузкам. Это занятия йогой, пилатесом, дыхательной гимнастикой. На втором этапе восстанавливаются пораженные мышцы, повышается тонус мягких тканей проблемной зоны.
Третий этап занятий предусматривает увеличение подвижности позвоночника и активные тренировки на тренажерах. Кроме этого пациенту подбирается индивидуальный комплекс упражнений, которые он может выполнять в домашних условиях.
Согласно отзывам методика Дикуля способна полностью восстановить позвоночник, но длительность реабилитационного периода зависит от сложности протекания заболевания. У некоторых пациентов выздоровление наступает через три месяца, другим приходится повторять курс тренировок на протяжении нескольких лет.
Медикаментозное лечение
Разработаны универсальные способы того, как лечить люмбаго поясницы в домашних условиях. К ним относятся внутренние и наружные средства.
Внутренние средства. Внутрь принимают ряд препаратов общего характера:
- Нестероидные лекарства, которые снимают отечность, боль и воспаление. В их число входят Аспирин, Ибупрофен, Диклолфенак.
- Седативные средства для снятия нервного напряжения и нормализации сна, к которым относятся, например, Спазмолитин.
- Витамины группы В, способствующие регенерации тканей и укреплению местного и общего иммунитета.
Лечение лекарственными препаратами проводится с целью снятия основных симптомов. Прием медикаментов может осуществляться в комплексе с другими методами лечения, такими как массаж или лечебно-профилактические упражнения. Больным с диагнозом люмбалгия назначают нестероидные противовоспалительные препараты.
Среди них мелоксикам с дозировкой 15 мг на день и ибупрофен — 75–150 мг в стуки. Длительность их приема не должна превышать двух недель, если за этот период не наступает улучшение, следует обратиться к лечащему врачу за дальнейшим предписанием.
В комплексе с НПВП принимают миорелаксанты: толперизон и тизанидин. Дозировка первого составляет 4 мг три раза на день, а второй — по 150 мг три раза в сутки. По рекомендации доктора пациент пьет мочегонные средства: лазикс или фуросемид.
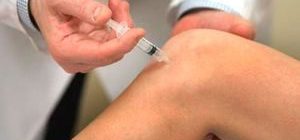
Блокировка острой боли осуществляется путем инъекций новокаиновой и гидрокортизоновой блокады. Эффект от укола наступает практически моментально и длится от двух недель до месяца.
Наружные средства. К наружным препаратам относятся представленные выше мази, эффективные при люмбаго, а также препараты для компрессов, имеющие согревающее, обезболивающее, противовоспалительное действие.
К таким препаратам относится Димексид, очень действенный для применения в форме компрессов, так как проникает через поры к очагу воспаления и успешно снимает его. Компрессы с Димексидом для лечения симптомов и проявлений люмбаго в домашних условиях, готовятся следующим образом:
- развести Димексид водой в пропорции 1:1,
- смочить раствором салфетку из хлопка,
- приложить салфетку к пояснице, укрыться одеялом на полчаса.
Данную процедуру можно проводить каждый день на ночь. Метод прекрасно действует в качестве компонента комплексной терапии.
Хирургическое вмешательство
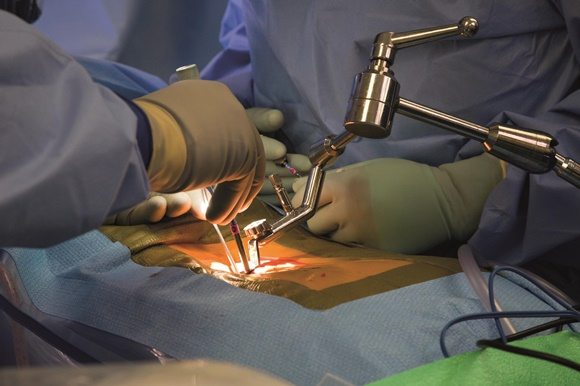
Операция на позвоночнике при люмбалгии может рассматриваться только в том случае, если консервативное лечение не дало результатов в течение примерно полугода.
Нужно понимать, что хирургия , это не последний шанс для тех, кто уже испробовал все. Некоторые пациенты не являются кандидатами на хирургическое лечение, даже если испытывают сильную боль и другие методы не помогают. Некоторые типы хронической люмбалгии невозможно вылечить с помощью операции.
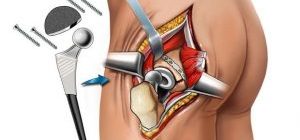
Обычно при боли в пояснице применяются один из двух или сразу два вида хирургического вмешательства: спинальная фузия и дискэктомия. Спинальная фузия , это сращение позвоночного сегмента с помощью костного имплантата.
Спинальную фузию назначают в том случае, если движение позвоночного сегмента причиняет боль пациенту. Такую операцию могут порекомендовать при сколиозе, нестабильности позвонков, выраженной дегенерации одного или нескольких межпозвонковых дисков.
Дискэктомия включает в себя удаление пораженного межпозвонкового диска и замену его искусственным диском. Осуществляется при больших межпозвонковых грыжах и выраженной дегенерации межпозвонкового диска.
Оперативное лечение межпозвонковых грыж должно проводиться в крайних случаях. Так как операция никак не влияет на причину развития межпозвонковой грыжи, то количество рецидивов очень большое.
Массаж и самомассаж

При симптомах и проявлениях люмбаго лечение в домашних условиях с помощью массажа и самомассажа способствует достижению следующих эффектов:
- усиление тока крови,
- лимфодренаж,
- купирование болевого синдрома,
- снижение воспаления,
- снятие отечности.
Лечение люмбаго непрофессиональным массажем предполагает применение исключительно мягких, неглубоких приемов, не приносящих дискомфорта пациенту, в число которых входит:
- разминание,
- поглаживание,
- легкое растирание.
Лечение массажем и самомассажем показано лишь после купирования острых проявлений заболевания.
Лечение народными методами
Лечение люмбалгии народными средствами дает временный результат, который проявляется в снятии болевого синдрома и частичном расслаблении мышц в пораженном участке позвоночника. Для приготовления мазей и настоек используются травы и целебные сборы.
К средствам, принимаемым внутрь, относятся следующие сборы:
- календула, подорожник, донник полевой, хвощ в равных частях,
- кора дуба и березы в равных соотношениях,
- сок алоэ, мед, кагор, настоянные в равном соотношении.
Данные составы принимаются по одной трети стакана два раза в день. Смесь сока алоэ, кагора и меда принимается натощак по одной десертной ложке два раза в день. Прием представленных средств способствует укреплению иммунитета, восстановлению тканей, оказывает противовоспалительное действие.
Мазь из корня окопника. Для приготовления мази необходимо взять корень окопника и измельчить до однородной массы. Полстакана окопника залить кипятком и настаивать полчаса. Соотношение смеси и воды должно быть в равных пропорциях. В полученную кашицу из корня добавить столько же размягченного сливочного масла.
Мазь наносить на пораженный участок спины утром и вечером. После нанесения укутать теплым платком.
Припарки из сабельника. Взять 100 мл кипятка и залить или три столовые ложки измельченного сабельника. Настоять десять минут. Взять марлю и завернуть в нее полученный жмых, отжать воду и приложить к больному месту еще теплым. Использовать при острой боли по два раза на день.
Профилактика и прогноз

Чтобы предотвратить развитие болевого синдрома в области поясницы, необходимо избегать повышенных нагрузок на позвоночник:
- не поднимать тяжестей, если необходимо поднять груз, не совершать это действие, наклоняясь на прямых ногах, а согнуть ноги в коленях и, держа спину прямо, поднимать груз, задействуя мускулатуру рук и ног, а не спины,
- для работы за компьютером выбирать удобное кресло со спинкой анатомической формы,
- для сна использовать ортопедический матрац.
Кроме того, следует укреплять мышцы спины, занимаясь плаванием, фитнесом, ездой на велосипеде или другими видами спорта.
Немаловажен и активный образ жизни – ходьба пешком, ежедневные прогулки на свежем воздухе. Стоит избегать переохлаждений и правильно питаться, контролируя массу тела, не допуская прибавки в весе. В случае соблюдения этих рекомендаций риск развития вертеброгенной люмбалгии значительно снизится.
Что касается профилактики не связанных с позвоночником люмбалгий, следует внимательно относиться к своему здоровью, своевременно обращаясь к врачу по поводу какой-либо соматической патологии и соблюдать его рекомендации по лечению.
При люмбалгии прогноз напрямую зависит от причин, из-за которых она возникла. В ряде случаев – при только возникшем патологическом процессе при условии адекватного его лечения – прогноз благоприятный (симптомы регрессируют и больше не беспокоят человека).
Если же боль в спине возникла на фоне хронических заболеваний внутренних органов и позвоночника, а также в результате травм, прогноз относительно благоприятный или неблагоприятный (последнее особенно касается злокачественных новообразований, как причины люмбалгии).