По своей специфике пневмония имеет несколько различных видов в зависимости от формы возбудителя заболевания и объема пораженного участка легкого. К основным видам относятся:
По своей специфике пневмония имеет несколько различных видов в зависимости от формы возбудителя заболевания и объема пораженного участка легкого. К основным видам относятся:
- крупозная пневмония,
- очаговая,
- межуточная.
Крупозная пневмония представляет собой воспалительный процесс, который затронул весь орган, в частности легкое полностью либо его участок внушительных размеров. Не исключены случаи двухстороннего воспаления.
Читайте также: Симптомы и лечение казеозной пневмонии
Данное заболевание наиболее распространено среди молодежи и лиц среднего возраста, дети страдают подобным недугом крайне редко. Максимально подвержена группа лиц, которые принимают наркотические препараты, а также алкогольные напитки в избыточных количествах. В последнем случае слишком велика вероятность смертельных случаев.
Острое протекание воспалительного процесса может повлечь за собой тяжелые последствия. Это может быть недостаточность функции работы сердца, проблемы с дыханием, кислородное голодание головного мозга.
Причины возникновения
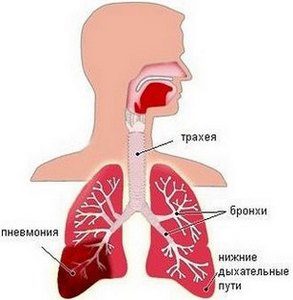 Основной причиной возникновения такого заболевания, как крупозная пневмония, являются болезнетворные микроорганизмы пневмококки. В более редких случаях ее могут вызвать и другие бактерии – стафилококки и стрептококки. Возможны варианты, когда к подобному недугу приводят сочетания бактерий и вирусов. Но, помимо бактериальных факторов, процесс развития крупозного воспаления ускоряют факторы, за счет которых наблюдается ослабление иммунной системы. Основные из них:
Основной причиной возникновения такого заболевания, как крупозная пневмония, являются болезнетворные микроорганизмы пневмококки. В более редких случаях ее могут вызвать и другие бактерии – стафилококки и стрептококки. Возможны варианты, когда к подобному недугу приводят сочетания бактерий и вирусов. Но, помимо бактериальных факторов, процесс развития крупозного воспаления ускоряют факторы, за счет которых наблюдается ослабление иммунной системы. Основные из них:
- ранее полученные травмы области грудной клетки,
- перенесенное переохлаждение организма,
- воспалительные процессы органов дыхательной системы,
- нервные стрессы,
- алкогольное отравление,
- интоксикация наркотическими средствами,
- процессы в легких, которые носят хронический характер.
От уровня иммунитета зависит восприимчивость к микроорганизмам, провоцирующим данное заболевание. Они попадают в легкие через бронхи и размещаются в сосудах. Чуть позже происходит некроз тканей органа, т. е. постепенное и необратимое отмирание.
Этиология заболевания
Крупозная пневмония – самая тяжелая и острая форма воспаления легких. Захватывая участки и доли легкого, воспалительный процесс может распространиться и на плевру. Коварность заболевания заключается в резком начале.
Читайте также: Симптомы и лечение интерстициальной пневмонии
Основные признаки:
- сильно знобит,
- мигрени и сильнейшие головные боли,
- повышенное потоотделение,
- резкое повышение температуры до предельных показателей,
- ломит конечности,
- сильное чувство усталости, вялости,
- кашель,
- вдыхая, можно ощутить боли колющего характера.
В редких случаях этот перечень дополняется рвотой и спутанным сознанием.
Клиника заболевания
 В первые дни после проявления основных признаков появляется сильный кашель с трудноотделяемой мокротой. Болевые ощущения в области грудной клетки усиливаются во время кашля. По истечении нескольких дней выделения мокроты приобретают следы крови.
В первые дни после проявления основных признаков появляется сильный кашель с трудноотделяемой мокротой. Болевые ощущения в области грудной клетки усиливаются во время кашля. По истечении нескольких дней выделения мокроты приобретают следы крови.
Медициной изучено и выделено 4 стадии этого заболевания:
- Прилив. На этой стадии происходит отек легкого, оно приобретает красный цвет, уплотняется. Длительность этого этапа может быть от полусуток до 3-х дней.
- Красное опеченение. Из-за возникшей отечности альвеолы накапливают в себе эритроциты, расширяются лимфатические сосуды. Ткани органа окрашены в красный цвет насыщенного оттенка.
- Серое опеченение. Возникает на 6-е сутки с момента начала заболевания. Альвеолы накапливают в себе фибрин и нейтрофилы. Активно идет процесс расщепления клеток возбудителя инфекции. Орган окрашивается в серый цвет, становится зернистым, протекает острый воспалительный процесс.
- Разрешение. Жидкость, выделяющаяся внутри легких, понемногу рассасывается по сосудам лимфосистемы, а также откашливается в виде мокроты.
Все стадии в совокупности занимают до 2-х недель. Иногда их последовательность может меняться.
Способы выявления
Крупозная пневмония не является заболеванием, которое вызывает особые сложности при его диагностике. Существуют особые признаки, характерные именно этой болезни, поэтому квалифицированный специалист с легкостью может идентифицировать такое воспаление. В первую очередь, конечно, проводятся основные анализы: кровь, моча, а также рентгенологическое исследование. Диагностика может затрудниться в случае, если заболевание протекает в атипичной форме.
Основные формы лечения
Ели пациенту диагностирована крупозная пневмония, то в таком случае госпитализация обязательна. На период лечения могут быть назначены антибиотики или микропрепараты, оказывающие пагубное воздействие на бактерии, провоцирующие такой процесс.
Возбудители такого воспаления чувствительны к антибиотикам пенициллиновой группы, поэтому являются основным направлением лечения. Бывают случаи, когда бактерия устойчива к подобным препаратам. В таком случае рекомендовано применение антибиотиков другой группы, если лечебный эффект не просматривается в течение 3-х суток.
Степень эффективности процесса лечения напрямую зависит от правильно назначенной дозировки лекарственных препаратов, а также от соблюдения частоты его употребления. Если нарушается график приема антибиотика, это может привести к возникновению устойчивого состояния микроорганизмов по отношению к медикаменту.
В целях лечения пневмонии используются следующие средства:
- лекарства, способствующие отхаркиванию,
- средства, которые расширяют сосуды бронхов,
- некоторые гормональные препараты в качестве противовоспалительных средств,
- противогрибковые средства,
- обезболивающие,
- диетическая пища, но при этом хорошее питание при наличии аппетита,
- вентиляция помещения,
- употребление жидкости не меньше 3-х литров в день,
- по окончании болезни выполнение физических упражнений лечебного характера.
После перенесенного заболевания очень велик риск проявления осложнений, поэтому нужно четко соблюдать все предписания врача и не пускать все на самотек, иначе ваша история болезни в будущем может пополниться.
Перечень возможных осложнений:
- гнойное воспаление плевры,
- легочный абсцесс,
- цирроз легкого,
- сепсис,
- менингиты различных форм,
- воспалительные процессы брюшной полости,
- пиелонефрит,
- недостаточность функции печени.
Употребление современных лекарственных средств позволяет снизить риск возникновения осложнений, но только в случае правильного их применения. Своевременное обращение к специалисту и ответственный подход к приему препаратов значительно улучшат общую картину на текущий момент, а также в будущем. После перенесенного заболевания с благоприятным исходом лечения нужно строго придерживаться всех рекомендаций врача, а также предпринимать профилактические меры для исключения повторного заболевания.
Методы профилактики:
- строгая гигиена,
- закаливание,
- своевременное лечение ОРВИ под контролем доктора,
- в случае продолжительного постельного режима (необязательно вследствие крупозного воспаления), необходимо постоянно переворачиваться с бока на бок,
- исключить вероятность переохлаждений,
- нормированная физическая нагрузка на организм,
- вентиляция помещения, регулярные влажные уборки.