 Воспаление легких может возникать как самостоятельно, так и являться результатом перенесенного ранее заболевания.
Воспаление легких может возникать как самостоятельно, так и являться результатом перенесенного ранее заболевания.
При этом патологический процесс может поражать разные доли легкого. В зависимости от этого симптоматика болезни может существенно отличаться.
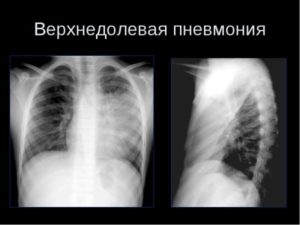
Что такое верхнедолевая пневмония?
Знайте! Верхнедолевая пневмония — это воспалительный процесс, имеющий аллергическое или инфекционное начало, и поражающий верхнюю долю правого или левого легких.
Чаще всего данный вид пневмонии возникает у взрослых. Заболевание сопровождается резким повышением температуры и сильным кашлем. Диагноз ставится на основании проведенной диагностики и рентгена.
Причины возникновения заболевания
Возбудителями верхнедолевой пневмонии являются следующие микроорганизмы:
- стрептококки,
- пневмококки,
- палочка Фридлендера,
- грибки.
Важно отметить, что верхнедолевая пневмония никогда не вызывается вирусами.
Чаще всего заболевание формируется у следующих групп людей:
- подвергшихся переохлаждению,
 с нарушениями в работе иммунной системы,
с нарушениями в работе иммунной системы,- испытывающих сильное нервное потрясение или переживания,
- больных сахарным диабетом или туберкулезом,
- имеющих вредные привычки в виде алкоголизма или курения.
Симптомы верхнедолевой пневмонии
Верхнедолевая пневмония имеет свои особенности протекания, позволяющие отличить ее от иных форм воспаления.
В первую очередь важно отметить, что болезнь проявляется достаточно резко.
Имейте в виду! Иногда тяжелые симптомы возникают на фоне отличного самочувствия пациента, однако, в большинстве случаев им предшествуют симптомы легкой простуды.
Пациент начинает испытывать проблемы с дыханием, появляется изнуряющий кашель, повышается температура и проявляются признаки общей интоксикации организма.
К основным симптомам верхнедолевой пневмонии можно отнести:
- сильную лихорадку с ознобом и повышенным потоотделением, которое усиливается в ночное время,
 боли в грудной клетке в области пораженного легкого,
боли в грудной клетке в области пораженного легкого,- головные боли,
- сухой кашель, который постепенно переходит в продуктивный с отделением мокроты. В некоторых случаях в мокроте могут наблюдаться прожилки крови,
- одышка, которая беспокоит пациента даже в состоянии полного покоя,
- развитие обструкции, сопровождающееся затрудненным дыханием и сильными хрипами,
- посинение носогубного треугольника и бледность кожных покровов в связи с нехваткой кислорода,
- пожелтение белков глаз.
Особенности верхнедолевой пневмонии
Стоит отметить! Верхнедолевая пневмония отличается от иных форм заболевания. Она может диагностироваться как с правой стороны, так и левой.
При этом в зависимости от локализации воспалительного процесса симптомы могут значительно различаться.
Верхнедолевая левосторонняя пневмония
К основным симптомам левосторонней верхнедолевой пневмонии относятся:
- боли в грудной клетке, чаще всего с левой стороны. При этом болевой синдром усиливается при глубоком вдохе,
 изнуряющий кашель с выделением мокроты с примесями крови или гноя,
изнуряющий кашель с выделением мокроты с примесями крови или гноя,- чувство постоянного першения в горле,
- слабость,
- озноб и лихорадка,
- частое сердцебиение,
- чувство тошноты и рвота,
- одышка, не оставляющая больного даже в период полного покоя,
- повышенная нервная возбудимость.
Правосторонняя верхнедолевая пневмония
Правосторонний вид заболевания зачастую начинается с проявления обычной простуды. Пациенты жалуются на легкое недомогание, кашель и насморк.
Обратите внимание! Однако уже через несколько дней состояние больного резко ухудшается и к симптомам простуды присоединяются:
- сильная слабость,
- одышка,
- боль в груди,
- кашель с выделением мокроты,
- бледность кожных покровов.
 При отсутствии медицинской помощи на данном этапе состояние больного становится критически тяжелым. На коже проступают желтые пятна, а также желтеют склеры глаз.
При отсутствии медицинской помощи на данном этапе состояние больного становится критически тяжелым. На коже проступают желтые пятна, а также желтеют склеры глаз.
У больного возникают галлюцинации, появляется бред и иные признаки поражения нервной системы.
Диагностика заболевания
Будьте в курсе! Диагностика патологии проходит в несколько этапов:
- беседа с врачом. На данном этапе специалист задает пациенту вопросы относительно его жалоб, и узнает о сопутствующих и перенесенных ранее болезнях,
- внешний осмотр. При этом особое внимание уделяется состоянию грудной клетки. Пульмонолог смотрит, не западают ли межреберные промежутки, и не отстает ли одна сторона от другой при дыхании,
- простукивание грудной клетки. Глухие, спертые звуки при проведении обследования говорят о наличии патологического процесса, который мешает воздуху циркулировать свободно,
- прослушивание дыхания. Для этого используется специальный прибор — стетофонендоскоп. С его помощью можно услышать хрипы, бульканье и затрудненное дыхание, что говорит о наличии проблемы в легких,
- сдача анализов.
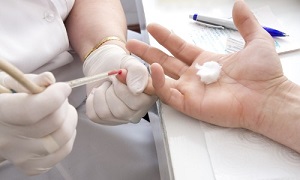 При этом необходимо получить показатели анализов крови, мочи и мокроты. Анализ мокроты дает возможность выявить возбудителя для назначения наиболее эффективного лечения,
При этом необходимо получить показатели анализов крови, мочи и мокроты. Анализ мокроты дает возможность выявить возбудителя для назначения наиболее эффективного лечения, - рентген. Самый действенный способ, позволяющий не только определить наличие воспаления, но и процент поражения легочной ткани,
- бронхоскопия. Проводится при подозрении на осложнения. Позволяет обнаружить опухолевые процессы.
После проведения комплексного обследования специалист назначает наиболее продуктивное лечение.
Знайте! Диагноз «верхнедолевая пневмония» ставится специалистом в том случае, если показаниям рентгеновского снимка соответствуют как минимум два сопутствующих симптома.
Например, кашель с выделением мокроты и высокая температура.
Лечение верхнедолевой пневмонии
 Начать стоит с того, что данный вид патологии должен лечиться исключительно в стационаре под наблюдением пульмонолога.
Начать стоит с того, что данный вид патологии должен лечиться исключительно в стационаре под наблюдением пульмонолога.
Само лечение имеет стандартную схему.
К основным пунктам комплексной терапии можно отнести:
- назначение антибиотиков. Препарат подбирается индивидуально для каждого пациента согласно типу возбудителя. В том случае, если возбудитель не был обнаружен, то назначаются препараты комплексного воздействия. В качестве примеров можно назвать следующие антибиотики — «Азитромицин», «Кларитромицин», «Клавулант» и другие,
- назначение противокашлевых средств. Их задача — облегчить процесс отхождения мокроты из легких и нормализовать общее состояние пациента. Муколитики необходимы в том случае, когда мокрота имеет слишком вязкую консистенцию. Сюда можно отнести «Гербион», «Синекод», «Стоптусин» и т.д,
- физиотерапевтические методики. Обычно пациентам прописывают магнитотерапию, электрофорез, массаж грудной клетки или дыхательную гимнастику. Для каждого отдельного пациента подбирается собственный комплекс мероприятий,
- проведение ингаляций.
 Для ингаляций при заболевании используется прибор небулайзер. В качестве основных препаратов прописывают «Пульмикорт» и «Беродуал»,
Для ингаляций при заболевании используется прибор небулайзер. В качестве основных препаратов прописывают «Пульмикорт» и «Беродуал», - соблюдение диеты. Так как во время пневмонии страдает организм полностью, то пища должна быть обогащенной питательными веществами и витаминами, но одновременно с этим максимально легкой,
- соблюдение постельного режима и частые проветривания помещения.
Во время лечения важно пить как можно больше жидкости, в среднем до 2,5 литров. Это может быть как обычная вода, так и различные отвары и морсы.
Важно! После завершения терапии необходимо скорректировать образ жизни. Важно посещать санатории пульмонологического типа, гулять в хвойном лесу и регулярно выполнять дыхательную гимнастику.
Осложнения верхнедолевой пневмонии
Осложнения после верхнедолевой пневмонии могут затрагивать как бронхо-легочную систему, так и иные системы организма. В целом все осложнения делятся на легочные и внелегочные.
Легочные осложнения
К таковым можно отнести:
- обструктивный синдром,
- абсцессы легкого,
- гангрена,
- дыхательная недостаточность,
- плеврит.
Внелегочные осложнения
Среди внелегочных осложнений чаще всего встречаются:
 сердечная недостаточность,
сердечная недостаточность,- миокардит,
- менингит,
- поражения почек,
- сепсис,
- психоз и т.д.
Любые осложнения требуют обязательного наблюдения в условиях стационара. Важно понимать, что некоторые из них могут оказаться гораздо опаснее самого воспаления.
Полезное видео
Из данного видео вы узнаете о видах и симптомах пневмонии:
Верхнедолевая пневмония встречается гораздо реже, чем другие формы воспаления легких, однако, при этом она отличается достаточно тяжелым протеканием и определенными трудностями при диагностике.
Данное заболевание лечится исключительно в стационаре под наблюдение пульмонолога, а после выздоровления необходимо соблюдать целый ряд профилактических мер, позволяющих избежать рецидива.